Tutti infetti e tutti con problemi respiratori. In questo periodo dell’anno è la norma. E in ospedali che traboccano di pazienti e di microbi, bisogna cercare di selezionare bene chi dobbiamo ricoverare e chi possiamo mandare a casa.
Arriva Giorgio. Da 4 gg tosse, febbre e dipnea. Ha 75 anni. Obiettivamente non ha un grosso impegno respiratorio, PA 160/90 mmHg, SO2 90% in aa, TT 38°, FC 95 bpm; in anamnesi ha storia di diabete in terapia con ipoglicemizzanti orali e di ipertensione arteriosa. Non storia di patologia respiratoria. Era fumatore, ma in epoca piuttosto remota. Obiettivamente rantoli medio basali a destra, l’ RX evidenzia addensamento in sede parailare bilateralmente, e gli es ematochimici riportano: GB 18.000, PC 90 mg/dl, glicemia 255 mg/dl; all’EGA paO2 65 mmHg, PH e Pco2 nella norma.
Tante cose insomma. Anche se in realtà a vederlo non sembra tanto male. Eppure posso mandarlo a casa a fare la terapia antibiotica? App per android alla mano (io uso mdcalc fatta molto bene) e calcolo il CURB65 = 1 (mortalità a 30 giorni 3,2%) – consigliato possibile ricovero. Visto che l’app è ancora aperta, calcolo anche il Pneumonia Severity Index per cercare qualche scappatoia, ma il risultato è più o meno analogo = 85, class III, mortalità stimata a 3 giorni 2,8%, consigliato breve ricovero. E onestamente anche il buon senso me lo consiglia: il paziente è diabetico, l’addensamento è bilaterale, gli indici di flogosi sono elevati in modo importante, potrebbe necessitare di 1-2 litri di O2 … quindi via in medicina con diagnosi di:
“POLMONITE BILATERALE ACQUISITA IN COMUNITA’ IN PAZIENTE DIABETICO E IPERTESO”
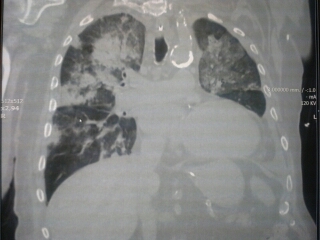
Il paziente viene trattenuto circa 10 giorni in medicina, dove effettua terapia con amoxicillina/clavulanato 1 g cp x 3 vv/die e azitromicina 500 mg/die; clinicamente migliora con pressochè scomparsa della tosse, risoluzione della febbre, calo degli indici di flogosi; eppure obiettivamente alle visite giornaliere in reparto, si evidenzia una riduzione del MV alle basi, e il paziente presenta alcuni episodi di emoftoe; si decide pertanto approfondimento mediante TC torace che conferma la polmonite bilaterale, presenza di versamento pleurico, e soprattutto non sembra evidenziare patologie neoplastiche che era il sospetto del clinico che aveva chiesto l’esame. Alla luce del miglioramento clinico, il paziente viene dimesso a domicilio con ulteriori 3 gg di terapia antibiotica, prescrivendogli però rivalutazione pneumologica a 20 gg.
Purtroppo il paziente non fa in tempo a tornare alla visita, ma torna prima in pronto soccorso tramite 118 per l’aggravarsi delle condizioni generali: in PS appare pallido, sudato, tachicardico, tachipnoico, utilizzo dei muscoli accessori, SO2 80% in aa, PA 90/50 mmHg, estremità fredde, TT 38; un po’ obnubilato, all’EGA PH 7.25, pO2 50, pCO2 50, lattati 50, creatinina 2,5 mg/dl, bic 16. Alla luce del quadro clinico e laboratoristico, il paziente viene sottoposto a intubazione orotracheale direttamente in PS, e accompagnato in TC per vautazione immediata del quadro polmonare e poi direttamente portato in Area d’Emergenza. Ripete la TAC: Spaventosamente peggiorata.
Si raccoglie l’anamnesi dalla moglie: riferisce, dalla precedente dimissione, dopo qualche giorno di benessere, ricomparsa di iperpiressia e di tosse produttiva con peggioramento importante della dispnea e presenza di emottisi ripetuta.
Viene pertanto ricoverato in area d’emergenza con diagnosi di: “INSUFFICIENZA RESPIRATORIA GLOBALE NECESSITANTE VAM. SHOCK SETTICO. SOSPETTA DAH (EMORRAGIA DIFFUSA ALVEOLARE). POLMONITE BILATERALE”
Sembra quasi la storia di due pazienti diversi. Uno con una polmonite comunitaria tutto sommato apparentemente tranquilla, e uno con un’evoluzione verso lo shock settico da polmonite che ora dobbiamo definire nosocomiale.
Il caso poi diventa ancora più complicato. Nel senso che durante il ricovero sviluppa uno NSTEMI con necessità di terapia antiaggregante e eparina sc, che vanno a peggiorare il quadro emorragico alveolare con ulteriore peggioramento della funzione respiratoria etc… l’esito ve lo lascio immaginare, purtroppo.
Per quanto concerne l’emorragia alveolare (a ogni broncoscopia di detersione, si evidenziava sangue rosso vivo da entrambi gli emisistemi), vi rimando a un bell’articolo su EMPILLSBLOG.COM sulla DAH (diffuse alveolare Hemorrage).
Cerchiamo qui invece di concentrarci su due aspetti: uno inerente al primo accesso in ospedale e uno al secondo. Cioè:
- LA TERAPIA PER LA POLMONITE COMUNITARIA IMPOSTATA ERA CORRETTA? COSA CI DICONO LE LINEE GUIDA?
- LE LINEE GUIDA DELLA SEPSI 2016 COME CI CONSIGLIANO DI GESTIRE IL PAZIENTE DURANTE IL SECONDO ACCESSO?
Iniziamo per ordine. Innanzitutto per la scelta della terapia, è fondamentale stabilire il setting di cura: domiciliare, o se necessita ospedalizzazione e dove (reparto medico o ICU).
Vi sono diversi score che ci aiutano in tale decisione. Quelli più utilizzati sono il Pneumonia Severity Index (più studiato e più validato ma più lungo da calcolare, specie nel caos che spesso c’è in PS), e il CURB 65 che usa solo 5 variabili facili da ricordare (Confusion, Urea ≥20 mg/dl, Respiratory rate ≥ 30, Blood Pressure (sistolica <90 mmhg o diastolica ≤60 mmHg, Age ≥65).
La CAP (polmonite acquisita in comunità) può essere causata da una grande varietà di patogeni. Il patogeno più comune nel determinarla è lo Streptococco pneumoniae, altri piuttosto comuni sono Haemophilus influenzae, i batteri atipici (Micoplasma pneumoniae, Chlamidia pneumoniae, e Legionella spp), aerobi comunemente presenti nell’orofaringe e anaereobi (nel contesto della polmonite da aspirazione). Vi è inoltre un incremente aumento come responsabile anche dello Staphylococcus aureus, anche ceppi MRSA.
La scelta pertanto dell’antibiotico deve tener conto di più fattori, in particolare:
- i patogeni più probabili
- efficacia clinica testata nei clinical trials
- fattori di rischio per resistenza antibiotica (la scelta della terapia empirica deve tener conto anche della resistenza crescente dello S. pneumoniae)
- comorbidità cliniche
- fattori epidemiologici come viaggi e epidemie
Vi sono diverse società mediche che hanno stilato linee guida per il trattamento della CAP (Infectious Diseases Society of America/American Thoracic Society, the British Thoracc Society..) che, insieme anche alle linee guida stilate dalla sanità regione FVG – dove lavoro e che quindi utilizzo – cercherò qui di sintetizzare, associandole, per dare una guida di rapida e pratica applicazione.
A DOMICILIO:
- amoxicillina/clavulanato 1 g cp x 3-4 volte al giorno + claritromicina 500 mg x 2
- oppure levofloxacina 500 mg x 2 o moxifloxacina 400 mg/die
IN REPARTO MEDICO:
- amoxicillina/clavulanato 2,2 g ev ogni 6 ore o per os 1 g ogni 6 ore + claritromicina 500 mg x 2
- oppure levofloxacina 500 mg x 2 o moxifloxacina 400 mg/die
- oppure ceftriaxone 2 g ev + claritromicina 500 mg x 2
- (se FR per pseudomonas: piperacill/tazobactam; se per CA-MRSA vancomicina o linezolid)
in ICU:
- piperacillina/tazobactam 4,5 g per 4 volte al giorno + levofloxacina 500 mg x 2 (o + azitromicina 500mg x 2)
- se FR per ESBL: meropenem (1 g in due ore seguito da 1 g ogni 6 ore con tempo di infusione di 6 ore)
- se FR per CA-MRSA: + vancomicina (15 mg/kg ogni 12 ore) o linezolid 600 mg x 2 vv/die
E per quanto tempo dobbiamo proseguire la nostra terapia? 5-7 giorni.
Se l’Ag urinario per la legionella risulta negativo, stoppiamo pure subito il macrolide.
Se il sospetto o la certezza è di uno Pseudomonas, la terapia va protratta per 14 giorni.
La procalcitonina ci può aiutare su quando cessare la terapia antibiotica? Pare di si. In molti trials , in pazienti clinicamente stabili, un valore di procalcitonina < 0,25 mcg/L porta a raccomandare la sospensione della terapia antibiotica; se il valore è < 0,1 mcg/L la raccomandazione a sospenderli è forte.
Se la terapia è corretta, il paziente dovrebbe mostrare qualche miglioramento dei parametri clinici entro 72 ore, anche se la febbre può persistere ulteriormente nelle polmoniti lobari; la tosse nella polmonite da pneumococco può persistere un’ulteriore settimana; le alterazioni radiografiche generalmente scompaiono dopo 4 settimane ma possono persistere fino alle 12 settimane nei pazienti anziani o in quelli con sottostante patologia polmonare.
Il nostro paziente, Giorgio, dopo un iniziale miglioramento ritorna. Torna in condizioni di shock settico. Oltre a avviare la terapia antibiotica adeguata (naturalmente dopo le colture del caso), come dobbiamo comportarci ora? Cosa ci dicono le linee guida 2016 per la sepsi?
Innanzitutto definiamo la sepsi come una disfunzione di organo minacciosa per la vita secondaria a una risposta disregolata dell’ospite alle infezioni e lo shock settico come una sottocategoria della sepsi in cui vi sono anomalie particolarmente gravi a livello circolatorio, cellulare e metabolico su cui gravano un maggiore rischio di mortalità rispetto alla sola sepsi. Mettiamo da parte quindi la definizione di sepsi severa.
In breve ecco quello che le LG ci dicono di fare:
- vai di fluidi (cristalloidi o colloidi) almeno 30 cc/kg nelle prime 3 ore
- avvia noradrenalina (evitare dopamina)
- non aggiungere steroidi (a meno che lo shock non sia refrattario a fluidi o vasopressori)
- vai di antibiotici ad ampio spettro (una buona combinazione può essere piperacillina/tazobactam + vancomicina cosi copriamo Pseudomonas e MRSA; a questo proposito vi rimando però a un bell’articolo “Is vanc/zosyn the answer for everything?” su EMDOCS.net)
- trasfondi se Hb < 7 g/dl in assenza di sanguinamento acuto/ischemia miocardica ..
- ventila con un TV di 6 cc/kg, con plateau di pressione < 30 cmH2o
- cerca di mantenere una pressione media di 65 mmHg e di normalizzare i lattati
Veniamo alla conclusione del nostro caso clinico. Svelandovi elementi sopra nascosti, come il risultato delle colture. La prima polmonite era una CAP da Strept. Pneumoniae (emocolture positive e Ag urinario positiva), su cui successivamente si è sovrapposta una polmonite da MRSA verosimilmente di origine nosocomiale con empiema pleurico, emorragia alveolare diffusa, NSTEMI durante il ricovero, insufficienza renale acuta, insufficienza multi organo. Purtroppo non sempre, pur applicando linee guida, antibioticoterapia corretta e coerente, ad ampio spettro che più ampio non si può, pur prodigandoci al massimo e pensando anche di notte a cosa possiamo fare in più … purtroppo non sempre l’esito è favorevole. E questo è uno di quei casi.
Riferimenti
“Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2016”. A. Rhodes et al. Critical Care 2016
The Third International Consensus Definitions for Sepsis and Septic Shock. (3-Sepsis). Seymour et al. Jama 2016 315(8) 801-810
“Treatment of Community-acquired pneumonia in adults who require hospitalization”. Thomas M File, MD – Uptodate – Literature review current through: November 2016
Linee guida regionali per la gestione delle polmoniti batteriche – Regione Autonoma FVG
“Is vanc/zosyn the ansie for everything?” EMDOCS.net
“Houston, abbiamo un problema: DAH!” empillsblog.com

Lascia un commento